「また食べ過ぎてしまった…私って意志が弱いのかな」そんな風に自分を責めていませんか?実は、食欲コントロールができないのは意志の問題ではなく、ホルモンバランスの乱れが原因なんです。
これまで何度もダイエットに挑戦して、そのたびに挫折してきた方の多くは「頑張りが足りない」「自分はダメだ」と自分を責めています。だけど、それは大きな誤解です。食欲は脳内のホルモンや神経伝達物質によってコントロールされていて、私たちの意志でコントロールできる部分はわずか3割程度と言われています。
この記事では、食欲をコントロールするホルモンのメカニズムと、ホルモンバランスを整えて自然に食欲が落ち着く方法をお伝えします。食欲コントロールのプロとして多くの方をサポートしてきた経験から、科学的根拠に基づいた、無理なく続けられる食欲コントロール法を紹介していきます。
食欲をコントロールする主要ホルモンとその働き
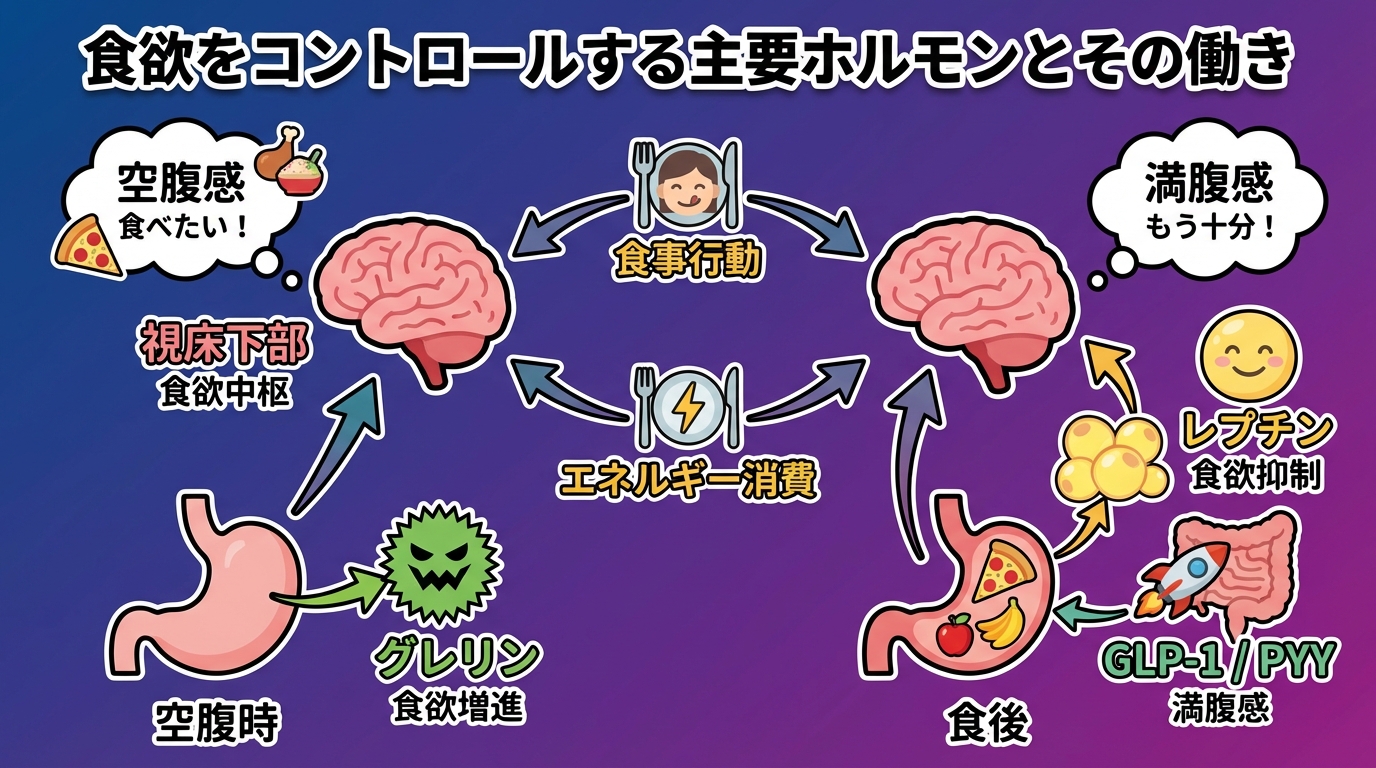
食欲に関わるホルモンはめちゃくちゃたくさんあるんですが、まずは特に重要な3つのホルモンについて理解していきましょう。
インスリン:血糖値と食欲の司令塔
インスリンは血糖値を下げるホルモンとして有名ですが、ここがミソで、食欲コントロールにも深く関わっています。食事をすると血糖値が上がり、それに反応してインスリンが分泌されます。インスリンはブドウ糖を細胞に取り込ませて、血糖値を正常範囲に戻してくれます。
ところが、慢性的な炎症や運動不足、腸内環境の悪化などによって「インスリン抵抗性」という状態になると、インスリンが正常に働かなくなります。すると、血糖値が不安定になり、急激な空腹感や甘いものへの強い欲求が生まれてしまうんです。
インスリン抵抗性があると、こんな症状が出やすくなります:
- 食後2〜3時間で急激に空腹感が襲ってくる
- 甘いものが止まらない
- 食べてもすぐお腹が空く
- 内臓脂肪がつきやすい
- 疲れやすい、だるい
特に注意してほしいのは、インスリン抵抗性は血糖値を安定させるホルモン全体のバランスを崩してしまうという点です。血糖値を上げるホルモン(アドレナリン、コルチゾール、グルカゴンなど)とのバランスが取れなくなり、食欲が暴走しやすくなってしまいます。
レプチン:満腹を知らせるホルモン
レプチンは「満腹ホルモン」とも呼ばれ、脂肪細胞から分泌されて脳に「もう十分食べた」という信号を送るホルモンです。本来なら、食事をして脂肪細胞が膨らむとレプチンが分泌され、自然に食欲が落ち着くはずなんです。
だけど、慢性的な食べ過ぎや睡眠不足が続くと「レプチン抵抗性」という状態になってしまいます。レプチンは十分に分泌されているのに、脳がその信号をキャッチできなくなる。まるで、何度も呼びかけているのに相手が聞こえていない…そんな状態です。
レプチン抵抗性になると:
- 満腹感を感じにくい
- 食べても食べても満足できない
- 特に夜の食欲が強くなる
- 代謝が低下して痩せにくい
グレリン:空腹を知らせるホルモン
グレリンは主に胃から分泌される「空腹ホルモン」です。お腹が空いた時に分泌されて、脳に「食べ物が必要だよ」と伝える役割があります。
面白いのが、グレリンは本当の空腹だけでなく、ストレスや睡眠不足でも増加するという点です。だから、実際にはエネルギーが足りているのに、ストレスで「お腹が空いた」と感じてしまうことがあります。
特に睡眠不足の人は要注意。睡眠時間が短いと、グレリンが増えてレプチンが減るという最悪のパターンになります。つまり、空腹感は強まるのに満腹感は得られにくいという状態になってしまうんです。
インスリン抵抗性が食欲を暴走させるメカニズム
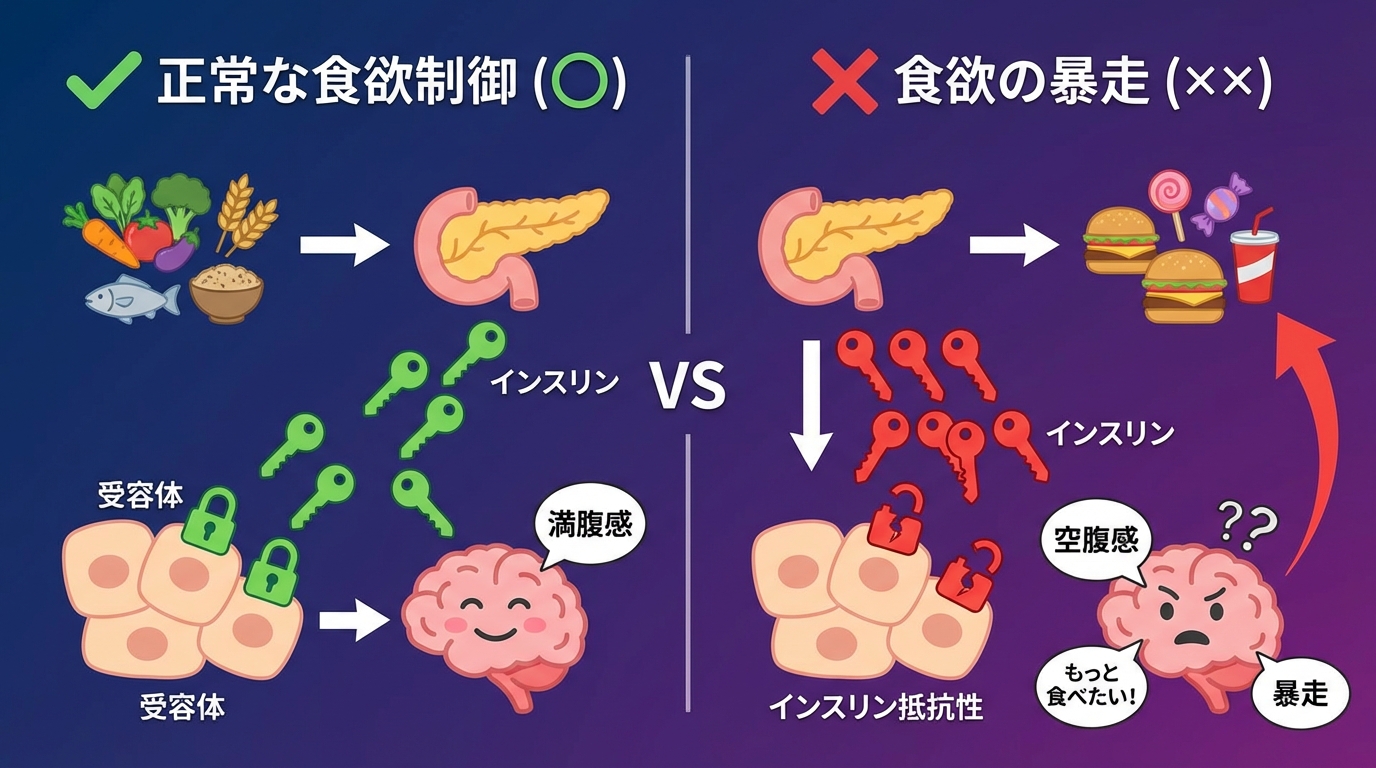
食欲コントロールの大きな鍵を握っているのが「インスリン抵抗性」です。私がクライアントさんをサポートする中で、最も見落とされがちで、最も改善効果が高いポイントだと感じています。
インスリン抵抗性とは何か
インスリン抵抗性とは、簡単に言うと「インスリンが効きにくくなった状態」です。普通なら、インスリンが分泌されればブドウ糖が細胞にスムーズに取り込まれて血糖値が下がります。だけど、インスリン抵抗性があると、インスリンを出しても細胞がブドウ糖を取り込んでくれません。
すると身体は「もっとインスリンを出さなきゃ!」と判断して、さらにインスリンを分泌します。これが続くと、常に高インスリン状態になってしまいます。
高インスリン状態が続くと:
- 血糖値が乱高下する
- 脂肪が蓄積しやすくなる(特に内臓脂肪)
- 慢性炎症が起こりやすい
- 他のホルモンバランスも崩れる
- ミトコンドリアの機能が低下する
なぜインスリン抵抗性になるのか
インスリン抵抗性の主な原因は以下の通りです:
1. 慢性炎症
肥満、上咽頭炎、副鼻腔炎、歯周病、腸の炎症など、身体のどこかに慢性的な炎症があると、その炎症物質がインスリンの働きを邪魔してしまいます。特に腸の炎症は見落とされがちですが、リーキーガット症候群など腸粘膜のバリアが弱まっている人は要注意です。
2. 運動不足
筋肉はブドウ糖を取り込む重要な器官です。運動不足で筋肉が使われないと、ブドウ糖を取り込む能力が低下してしまいます。って知ってました?24時間の不活動だけでもインスリン抵抗性が起こることが研究で分かっているんです。
3. 腸内環境の悪化
腸内細菌が作り出す「短鎖脂肪酸」(酪酸、酢酸など)は、インスリンの分泌を調整する大切な物質です。腸内環境が悪化して短鎖脂肪酸が減ると、インスリン抵抗性が悪化します。
4. 必須栄養素の不足
特に亜鉛とビタミンDは、インスリンの合成や分泌に欠かせない栄養素です。これらが不足すると、そもそもインスリンが正常に作られなくなってしまいます。
ミトコンドリア機能低下との関係
ここからは少し専門的な話になりますが、とても重要なので説明します。
私たちの細胞には「ミトコンドリア」という、エネルギーを作り出す器官があります。ブドウ糖は本来、このミトコンドリアでエネルギー(ATP)に変換されるべきなんです。
ところが、インスリン抵抗性やビタミンB1不足などがあると、ブドウ糖がミトコンドリアで使われず、「乳酸」に変換されてしまいます。この乳酸が増えすぎると「コリ回路」という回路が過剰に働いて、さらにエネルギーを無駄に消費してしまうんです。
この状態になると:
- 常に疲れている
- 甘いものを食べてもすぐ疲れる
- 集中力が続かない
- 食後に眠くなる
血液検査でLDH(乳酸脱水素酵素)が180以下の人は、ミトコンドリア機能が低下している可能性があります。つまり、食べても食べてもエネルギーに変換できず、身体が「もっと食べろ!」と信号を出し続けている状態です。
腸内環境とホルモンバランスの深い関係
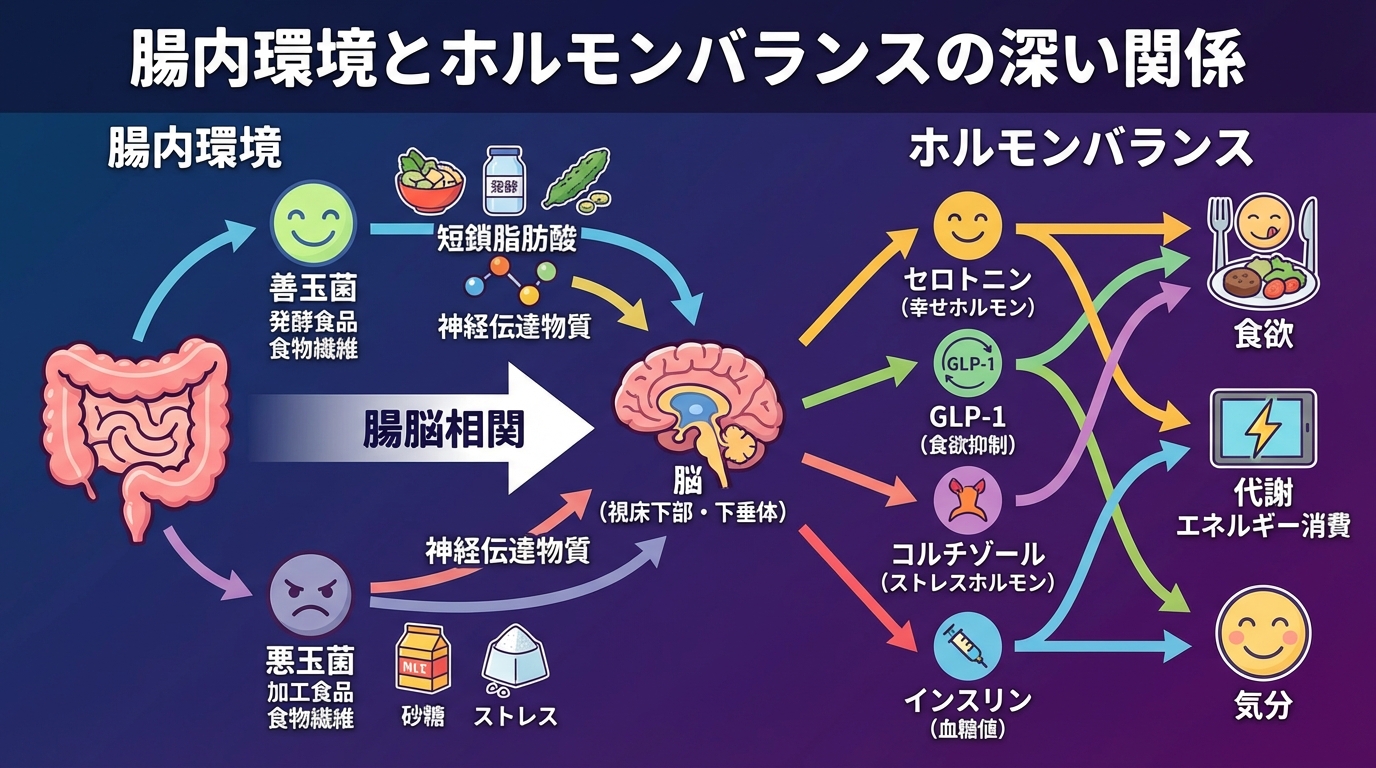
ここまでインスリンの話をしてきましたが、ぶっちゃけ腸内環境こそが食欲コントロールホルモン全体の司令塔なんです。
消化管ホルモン「インクレチン」の重要性
ここでクイズです。同じ量のブドウ糖を摂取した場合、点滴で入れるのと口から食べるのでは、どちらがインスリンの分泌量が多いと思いますか?
答えは「口から食べる方」です。その理由は、口から食べると腸で「インクレチン」という消化管ホルモンが分泌されるから。
インクレチンには主に2種類あります:
GLP-1(グルカゴン様ペプチド-1)
- インスリン分泌を促進
- 食欲を抑制
- 胃の動きをゆっくりにして満腹感を持続
- 最近では糖尿病やダイエットの治療薬としても注目
GIP(グルコース依存性インスリン分泌刺激ポリペプチド)
- 血糖値に応じてインスリン分泌を調整
- 脂肪の代謝にも関与
このインクレチンが正常に分泌されると、血糖値が安定して、自然に食欲もコントロールされます。
短鎖脂肪酸が腸と脳をつなぐ
インクレチンを正常に分泌させるために重要なのが「短鎖脂肪酸」です。短鎖脂肪酸は、腸内細菌が食物繊維やオリゴ糖を発酵させることで作られる物質で、主に酪酸、酢酸、プロピオン酸の3種類があります。
短鎖脂肪酸の素晴らしい働き:
-
腸内を弱酸性に保つ
有害菌の増殖を防ぎ、ミネラルの吸収を高めます -
腸の蠕動運動を促進
便通を改善して、老廃物の排出をスムーズに -
全身の炎症を抑制
慢性炎症を減らすことでインスリン抵抗性も改善 -
大腸のエネルギー源
特に酪酸は大腸上皮細胞の主なエネルギー源 -
肝臓での脂肪合成を抑制
体脂肪が蓄積しにくくなる
つまり、腸内環境を整えて短鎖脂肪酸を増やすことが、食欲コントロールホルモン全体を正常化する鍵なんです。
腸の炎症が食欲を乱す
腸に炎症があると、せっかく食べた栄養素も吸収できず、身体は「栄養不足だ!」と判断して食欲を増やしてしまいます。また、腸の炎症は全身の慢性炎症を引き起こし、インスリン抵抗性も悪化させます。
腸の炎症のサインをチェックしてみましょう:
- 食後にお腹が張る、ガスが溜まる
- 下痢と便秘を繰り返す
- 肌荒れが治らない
- 疲れやすい
- 集中力が続かない
- アレルギー症状がある
- 甘いものへの渇望が強い
心当たり、ありませんか?これらの症状がある方は、腸の炎症を疑ってみてください。腸の炎症対策については後ほど詳しく解説します。
Lグルタミンで腸粘膜を修復
腸粘膜を修復するために重要なのが「Lグルタミン」というアミノ酸です。Lグルタミンは小腸のエネルギー源として使われ、薄くなった腸粘膜を再生してくれます。
ただし、脳の興奮症状(イライラ、不安、聴覚過敏など)がある方はLグルタミンの使用を控えてください。Lグルタミンは体内でグルタミン酸に変換されるため、特定の体質の方では興奮症状が悪化することがあります。
自律神経とホルモンバランスの関係
ここまで読んでいただいて「じゃあ、どうすればホルモンバランスを整えられるの?」と思われたかもしれませんね。ほんとに、すべてのホルモンバランスの土台になっているのが「自律神経」なんです。
自律神経が乱れるとホルモンも乱れる
自律神経には「交感神経」(活動モード)と「副交感神経」(リラックスモード)があります。現代人の多くは、常に交感神経が優位な状態、つまり24時間臨戦態勢になっています。
自律神経が乱れると、こんなことが起こります:
- 血糖値が乱高下する(ストレスホルモンが血糖値を上げる)
- インスリンが効きにくくなる
- レプチンの効きが悪くなる
- グレリンが増えて空腹感が強まる
- 腸の動きが悪くなる(副交感神経が優位でないと腸は働かない)
- 消化液の分泌が減る
つまり、自律神経が乱れていると、どんなにサプリメントを飲んでも、どんなに食事に気をつけても、食欲コントロールは難しいんです。
ストレスと食欲の悪循環
私がクライアントさんとお話ししていて特に感じるのは、「頑張り屋さんほど過食しやすい」という傾向です。
仕事でストレスを感じる
↓
コルチゾール(ストレスホルモンって呼ばれるやつです)が分泌される
↓
血糖値が上がる
↓
インスリンが大量に分泌される
↓
血糖値が急降下する
↓
強烈な空腹感と甘いものへの渇望
↓
過食してしまう
↓
自己嫌悪でさらにストレス
↓
また過食…
この悪循環に陥っている方、本当に多いです。
安心感が最高のホルモンバランサー
私の電子書籍でもお伝えしているんですが、痩せるために必要なのは無条件で得られる安心感なんです。
仕事や家庭で安心感が得られていないと、脳の扁桃体(不安や恐怖を司る部分)が刺激されて、食欲が乱れます。食べることで一時的に安心感を得ようとする。
だから、体重計の数字で一喜一憂したり、SNSで他人と比較したりするのは、条件付きの安心にしかならず、結果的に不安を強くしてしまいます。
必要なのは「頑張れ」という激励ではなく、「大丈夫だよ」という安心感です。
ホルモンバランスを整える生活習慣
ここからは、日常生活の中でホルモンバランスを整えるために取り入れてほしい習慣をお伝えします。
1. 睡眠を7時間以上確保する
睡眠不足はレプチン(満腹ホルモン)を減らし、グレリン(空腹ホルモン)を増やします。研究によると、睡眠時間が6時間未満の人は、7時間以上の人に比べて食欲が約25%増加すると報告されています。寝る前のスマホを控え、寝室を暗く涼しくするだけで睡眠の質はぐっと変わりますよ。
2. 朝食でタンパク質を20g以上摂る
朝のタンパク質摂取は、GLP-1(満腹ホルモン)の分泌を促し、その日1日の血糖値を安定させます。卵2個と納豆、ヨーグルトにプロテインを混ぜるなど、意外と簡単に達成できます。私のクライアントさんでも、朝食を変えただけで午後の間食がゼロになった方が何人もいます。
3. 食後15分の軽いウォーキング
食後に5〜15分歩くだけで、血糖値の急上昇を30%以上抑えられることがわかっています。これはインスリンの効きを良くする効果があるんです。激しい運動は必要ありません。食後にちょっとコンビニまで歩く、オフィスの階段を上り下りする、それだけで十分です。
4. 発酵食品を毎日摂る
腸内環境が整うと、インクレチン(GLP-1やGIP)の分泌が正常化し、食欲ホルモン全体のバランスが整います。納豆、味噌汁、ぬか漬け、キムチなど、日本の伝統的な発酵食品を毎日1品取り入れるだけでOKです。
即効性のあるリラックス法
自律神経を整えて副交感神経を優位にするための、すぐにできる方法を紹介します:
1. 眼球を温める
目をつぶった状態で、手のひらで眼球を優しく覆ってください。これだけで副交感神経が活性化されます。ホットタオルやアイマスクを使うとさらに効果的です。
2. ゆっくり深呼吸
5秒かけて鼻から吸って、8秒かけて口からゆっくり吐く。これを5回繰り返すだけで変わります。
3. 首と肩のストレッチ
首や肩の緊張は自律神経の乱れと直結しています。1時間に1回、軽くストレッチするだけで全然変わります。
4. 散歩
激しい運動は交感神経を刺激しますが、ゆったりした散歩は副交感神経を優位にします。特に朝の散歩は自律神経のリズムを整えるのに最適です。
ホルモンバランスを整える実践的アプローチ
じゃあどうするか。具体的にホルモンバランスを整えて食欲をコントロールする方法をお伝えします。
食事からのアプローチ
1. 血糖値を安定させる食べ方
血糖値の乱高下を防ぐことが、すべてのホルモンバランスの基本です:
- 食物繊維を先に食べる(ベジファースト)
- タンパク質をしっかり摂る(体重1kgあたり1g以上)
- 精製糖質を控える(白米より玄米、白パンより全粒粉パン)
- 食事を抜かない(特に朝食は重要)
- よく噛んで食べる(最低20回)
食べる順番を変えるだけで、食後血糖値の上昇を30%抑えられるという研究もあります。
2. 腸内環境を整える食材
短鎖脂肪酸を増やすために:
- 食物繊維が豊富な食材(野菜、海藻、きのこ、玄米、オートミール)
- 発酵食品(納豆、味噌、ぬか漬け、キムチ)
- オリゴ糖を含む食材(玉ねぎ、ごぼう、バナナ、大豆)
- 水溶性食物繊維(もち麦、オートミール、こんにゃく)
特にオートミールは、水溶性食物繊維が豊富で血糖値も上がりにくく、忙しい朝にも簡単に取り入れられるのでおすすめです。
3. オメガ3脂肪酸で炎症を抑える
慢性炎症を抑えることはインスリン抵抗性の改善に直結します:
- 青魚(サバ、イワシ、サンマ、アジ)を週3回以上
- えごま油や亜麻仁油を小さじ1杯(加熱せずにサラダなどに)
- クルミやチアシード
逆に、オメガ6脂肪酸(サラダ油、マーガリン、ショートニング)の過剰摂取は炎症を促進するので控えめに。
サプリメントでの補強
食事だけで必要量を摂るのが難しい栄養素は、サプリメントで補うのも一つの方法です。とはいえ、サプリメントはあくまで補助であり、基本は食事と生活習慣の改善であることを忘れないでください。
インスリン抵抗性の改善に効果的なサプ
FREE · 100 DAYS
100日間で食欲から自由になる
無料ダイエット講座
食欲コントロールダイエット協会代表理事・富永康太が監修。
意志の力ではなく「仕組み」を変える。
富永 康太(とみなが こうた)
理学療法士(2009年取得) / 食欲コントロールダイエット協会 代表理事
理学療法士として心と身体の両面から健康をサポートしてきた経験をもとに、心理学・脳科学・ホルモンの知見を統合した「食欲コントロールダイエット」を開発。1,000人以上のダイエット卒業をサポート。著書10冊(Kindle含む)。
よくある質問
Q. 食欲をコントロールするホルモンで一番重要なのはどれですか?
A. 一つに絞るのは難しいのですが、多くの方にとって最も影響が大きいのは「インスリン」かと思います。インスリン抵抗性があると血糖値が乱高下し、他のホルモン(レプチンやグレリン)のバランスも崩れてしまうんですね。ただ、ホルモンは互いに影響し合っているので、睡眠や腸内環境など全体のバランスを整えることが大切です。
Q. ホルモンバランスを整えるのに一番効果的な方法は何ですか?
A. 私がクライアントさんに最初にお伝えするのは「睡眠を7時間以上確保すること」です。睡眠不足はレプチン(満腹ホルモン)を減らし、グレリン(空腹ホルモン)を増やすため、どんなに食事に気をつけても食欲が乱れてしまいます。まずは睡眠から整えてみてください。
Q. サプリメントでホルモンバランスは改善できますか?
A. サプリメントはあくまで補助的な手段です。亜鉛やビタミンDなど、食事から十分に摂りにくい栄養素を補うことは有効ですが、基本はやはり睡眠・食事・ストレス管理という生活習慣の改善が土台になります。サプリだけに頼ると根本的な解決にはならない可能性が高いですね。
Q. 腸内環境を整えると本当に食欲が変わりますか?
A. はい、変わる方がとても多いですよ。腸内細菌が作る短鎖脂肪酸は、食欲を抑えるホルモン(GLP-1)の分泌を促し、全身の炎症を抑える働きがあります。発酵食品や食物繊維を毎日取り入れるだけでも、2〜3週間で食欲の変化を感じる方が多いですね。